Este artículo está pensado para poder ayudar a los médicos flebólogos o generales, asi como a cualquier rama de la medicina que se reciba pacientes con estas patologías, a fin de orientarlo en su diagnóstico y seguimiento de los pacientes
En primer lugar, diremos que es una patología infravalorada y vista de menos por los médicos responsables de su tratamiento. Esta trombosis superficial, si no es tratada a tiempo, puede provocar una trombosis venosa profunda (TVP) asintomática. Esta patología debe ser tratada por múltiples especialidades, y tratar de que el paciente tenga siempre a la mano las especialidades de Medicina Familiar, medicina Interna, cirugía, flebología y hasta fisioterapia. Esto garantiza el mejor tratamiento de los pacientes con TVS. Nuestra obligación como médicos es identificar la enfermedad, y luego apoyarnos en los especialistas necesarios para que el paciente pueda tener el mejor tratamiento posible.
Anatomía necesaria:
El sistema venoso de los MMII está dividido en superficial, profundo y perforantes. Siendo el punto de reparo para esta división la facia muscular, la cual crea una frontera perfectamente definida y evidenciable mediante Doppler. Todas las venas que se encuentren sobre la facia muscular, es decir, más cerca de la piel, se considerarán superficiales; todas las venas que estén debajo, es decir, más cerca del hueso, se considerarán profundas; y todas las venas que perforen la facia se considerarán perforantes. Esta consideración es independiente del tamaño o dirección en la que corran las mencionadas venas (Fig. 1)
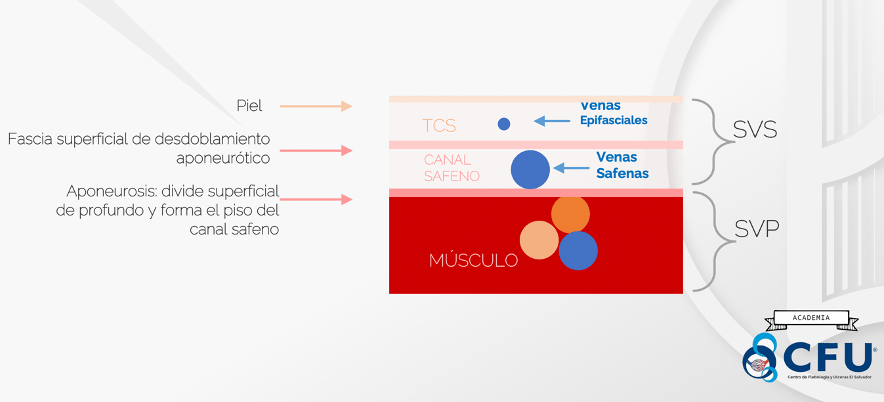
Fig. 1. Muestra esquemática de la división de los sistemas venosos de los miembros inferiores (fuente propia)
Como podemos ver, el compartimento safeno se encuentra por encima de la aponeurosis o facia, lo que lo convierte por definición en superficial, por lógica, las venas que se encuentren dentro del canal safeno serán superficiales. Entonces ambas safenas son superficiales.
Este es un pequeño recordatorio de la anatomía y no pretende ser extenso, lo que se quiere es una generalidad para comprender la diferencia entre trombosis venosa superficial (TVS) y trombosis venosa profunda (TVP), que básicamente son idénticas en fisiopatología y lo que las hace diferentes es la ubicación donde aparecen.
Según Pieró Morant (1), se define la TVS como un proceso agudo que cursa con síntomas de inflamación venosa y trombosis confirmada de las venas superficiales de cualquier localización: miembros superiores, miembros inferiores, pared torácica y pared abdominal.
Esa es una definición a nuestro entender completa y fácil de asimilar. Cuando el autor se refiere a venas superficiales, sabemos que en los MMII se refiere a cualquier vena que esté sobre la facia muscular, incluidas las safenas. Además Lozano (2) señala otra característica: que existe una reacción perivenosa mucho mayor que en las TVP
Según el mismo autor, la prevalencia es desconocida, aunque se estima que puede rondar el 1% en la población y su localización mas frecuente es en los MMII, afectando con mayor frecuencia la vena safena mayor (VSMA) en 60-80%, siendo en hasta 10% de los casos, bilateral. Edad media de presentación es 60 años, aunque en nuestra experiencia a partir de los 40 años pueden presentarse. Mas común en mujeres.
La TVS tiene dos formas de presentación:
- Sobre várices: es la más frecuente (90%), tiene mejor pronóstico y
yafecta sobre todo a personas mayores con várices - Sobre venas sanas: es aproximadamente el 12% de las TVS, suele asociarse a enfermedades sistémicas como trombofilias, cáncer, y a una mayor incidencia de TVP y embolia pulmonar (EP). La TVS espontánea de la VSMA no varicosa se asocia en un 5-13% a neoplasia, y debe ser tenida en cuenta a partir de los 40 años.
¿Por qué se importante la TVS?
Mediante estudios Doppler se ha determinado que hasta un 15% pueden propagarse y convertirse en TVP, y que un hasta un 50% de las TVS son manifestación de una TVP, con una EP asintomática de un 20-33%. En el momento del diagnóstico de TVS, 23.4% tienen TVP y 3.9 EP asintomática. Los argumentos para asegurar la potencial complicación o la no “superficialidad” del problema:
- La aparición de TVS es un factor de riesgo independiente para la aparición de TVP, ya que los factores de riesgo de aparecimiento de ambas son los mismos
- La frecuencia con la que hay TVP acompañando la TVS, probablemente alrededor del 20% de las veces. Cuando existe TVS, la TVP acompañante puede ser ipsilateral en el 73% de las ocasiones, contralateral 9%, y bilateral el 18%. Lo anterior obliga a realizar un estudio Doppler venoso bilateral a los pacientes con TVS en cualquier territorio.
- Elevada frecuencia de EP, detectándose en un 33%, la mayoría asintomáticas.
- El 10% de las TVS desarrollan complicaciones a los 3 meses del diagnóstico, siendo éstas TVP, EP, extensión de la TVS y recurrencia de la TVS.
Factores predisponentes a TVS
- Edad a partir de los 40 años
- Enfermedad venosa crónica
- Venas varicosas: hasta el 90% de los casos se desarrollan sobre venas varicosas.
- Escleroterapia: el tratamiento para várices también predispone. Aunque aquí tenemos un punto de discordancia, ya que el objetivo de la esclerosis es crear un esclerotrombo dentro de la vena, estamos provocando un trombo superficial, deseado y controlado.
- Cualquier cosa que provoque un trauma venoso: catéter, inyecciones, trauma, etc
- Inmovilización prolongada: si es mayor a 8 días, aumenta el riesgo 13%
- Viajes prolongados
- Cirugía reciente
- Embarazo y puerperio
- Obesidad
- Cáncer y su tratamiento
- Fármacos anticonceptivos y terapia hormonal sustitutiva
- Enfermedades autoinmunes.
Diagnostico:
Cuando la TVS se presenta en una vena epifascial el diagnóstico es relativamente sencillo, ya que la clínica nos indica nos indica dolor, eritema, calor, discreto edema, todo esto sobre una vena superficial. Luego la vena se convierte en un cordón “como de zapato”, duro al tacto. En cuanto a la duración de estos signos y síntomas son muy variables. En nuestra experiencia en algunos pacientes aparecen tan fugazmente que apenas y son recordado por los pacientes, o se presentan en tantas ocasiones que a los pacientes les parecen algo “normal” y dejan de preocuparse. Puede confundirse clínicamente con celulitis, flebitis, linfangitis, etc.
La TVS y la TVP están asociadas a enfermedades genéticas como mutación del gen V Leiden, enfermedades sistémicas, como autoinmunes, y algunos tipos de cáncer. En referencia a los cánceres que originan la TVS, no está determinado cual es el más frecuente, aunque se habla de cáncer de mama, páncreas, pulmón. Pero nuestra recomendación es que una vez hecho el diagnostico de TVS o TVP se apoyen en un médico de familia que realice un linaje oncológico en el paciente para buscar el cáncer más probable y evitar “escanear” innecesariamente todo el cuerpo del paciente.
Diagnostico ultrasonográfico
El Doppler venoso se ha consolidado como la mejor y más accesible herramienta para el diagnóstico de las enfermedades venosas. Cabe mencionar que la búsqueda de trombosis es la única indicación para realizar el estudio venoso con el paciente en decúbito dorsal, ya que para buscar shunts o insuficiencias, se hace con el paciente de pie.
Algunos autores mencionan que solo es necesario realizar Doppler venoso en pacientes con trombosis en vena varicosa/proximal y normal/proximal, en nuestra experiencia, sugerimos realizar Doppler venoso a todos los pacientes que presenten TVS sea en la vena que sea, ya que podemos estar dejando pasar un trombo.
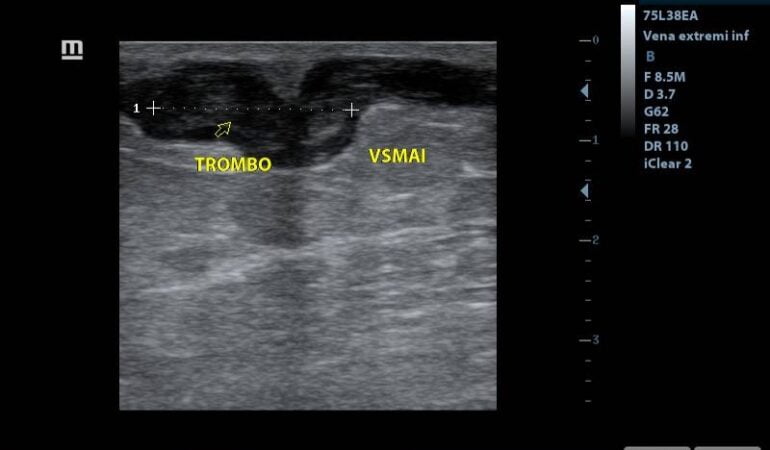
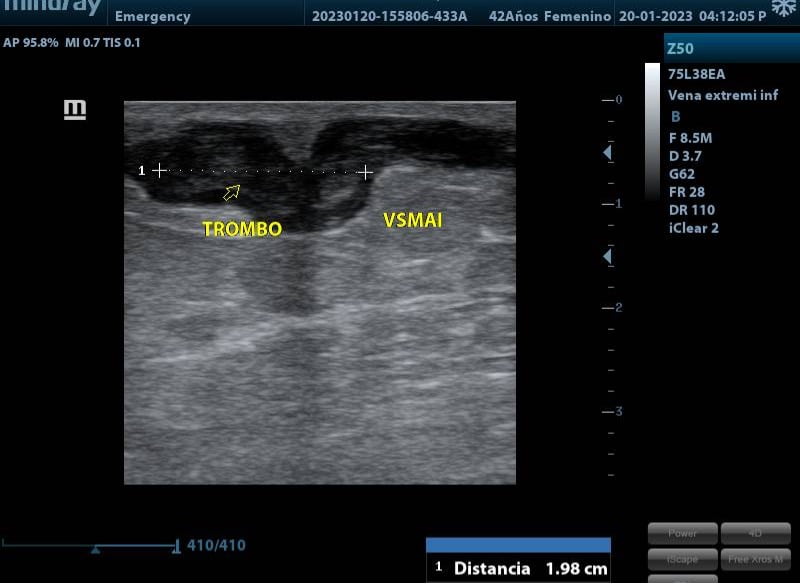
¿Qué debemos buscar en el Doppler?: pues debemos centrar nuestros esfuerzos en buscar los criterios de gravedad o de anticoagulación, los cuales son:
- Trombo a 3 cm o menos de cayado safeno femoral o safeno poplíteo
- Longitud del trombo mayor a 5 cm
- Trombosis en venas perforantes
- TVP
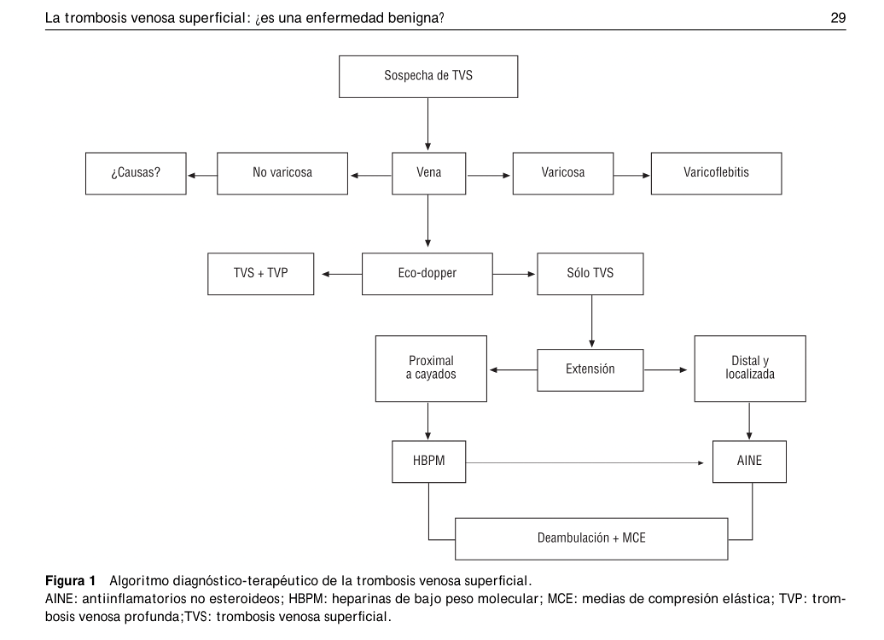
Tomado de Lozano-Sánchez (2)
Tratamiento:
¿Cuál debería ser el objetivo del tratamiento?. En primer lugar, debemos establecer los objetivos del tratamiento, estos, según Lozano-Sánchez deben ser:
- Prevenir la extensión del trombo
- Disminuir el riesgo de recurrencia
- Controlar los síntomas locales
Pero en el caso de co existir TVS y TVP, privará el tratamiento de la TVP, ya que sus consecuencias pueden ser mortales. En estos casos la HBPM es la elección, ya que los AINES son inefectivos.
Hagamos incapié en algo fundamental, la deambulación y la compresión son piezas clave en el tratamiento, desde que se hace el diagnostico, y el reposo en cama no está indicado nunca. La compresión alivia los síntomas desde el inicio, por lo que puede que combinada con los AINES logre disminuir la sintomatología del paciente
Compresión
Como hemos mencionado, la compresión es clave para lograr disminuir los síntomas y evitar la progresión de la enfermedad, pero, ¿Cuánta compresión debemos colocar?, el grado de compresión recomendada el clase II (20-30 mmHg). En cuanto a la longitud de la media o de la venda, es mandatorio hasta debajo de la rodilla, y se evaluará cada caso en particular, si se sube a muslo, esto por las características o localización del trombo, aunque sabemos que la compresión en el muslo es casi inexistente.
Bibliografia
1. Orduña CR, Horcajo RR, Ducajú GM, Rosa VS, Jiménez JC. Juan Fernando Peiró Morant. :37.
2. Lozano Sánchez FS, González Porras JR, Zarco Castillo J, Alberca Silva I. La trombosis venosa superficial: ¿es una enfermedad benigna? Angiología [Internet]. enero de 2011 [citado 6 de septiembre de 2021];63(1):25-30. Disponible en: https://linkinghub.elsevier.com/retrieve/pii/S0003317011700657